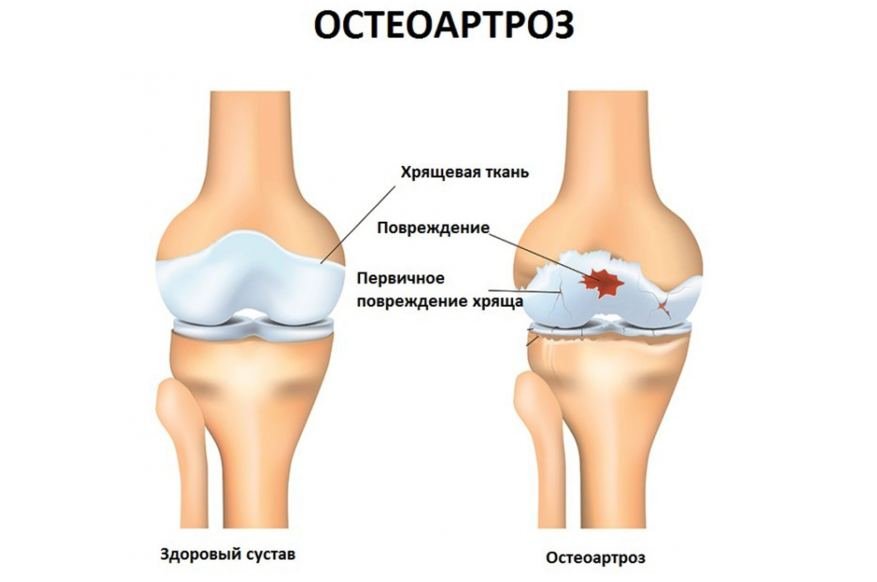
Остеоартроз – одно из самых распространенных заболеваний суставов. По данным ВОЗ, им страдает около 20% населения земного шара (каждый третий больной в возрасте 45-64 лет и 60-70% старше 65 лет).
Раньше это считалось дегенеративным заболеванием только хряща, отсюда и неправильное название «деформирующий артроз». Сегодня подход более концептуальный: остеоартроз — это заболевание всего сустава, поражаются его структуры и прилежащие ткани: капсула сустава, подлежащая кость; аппарат движения, окружающий пруд; но самые большие изменения происходят в хрящах.
Мы разделяем остеоартроз на первичный артрит (когда причина заболевания неизвестна) и вторичный артрит (вызванный другим заболеванием: инфекцией, травмой, деформацией сустава и др.)
Доказано, что первичный остеоартрит вызывается механическим воздействием.
— Хрящ определяется генетически (наследуется); обычные физические нагрузки в какой-то момент спровоцируют возникновение артроза;
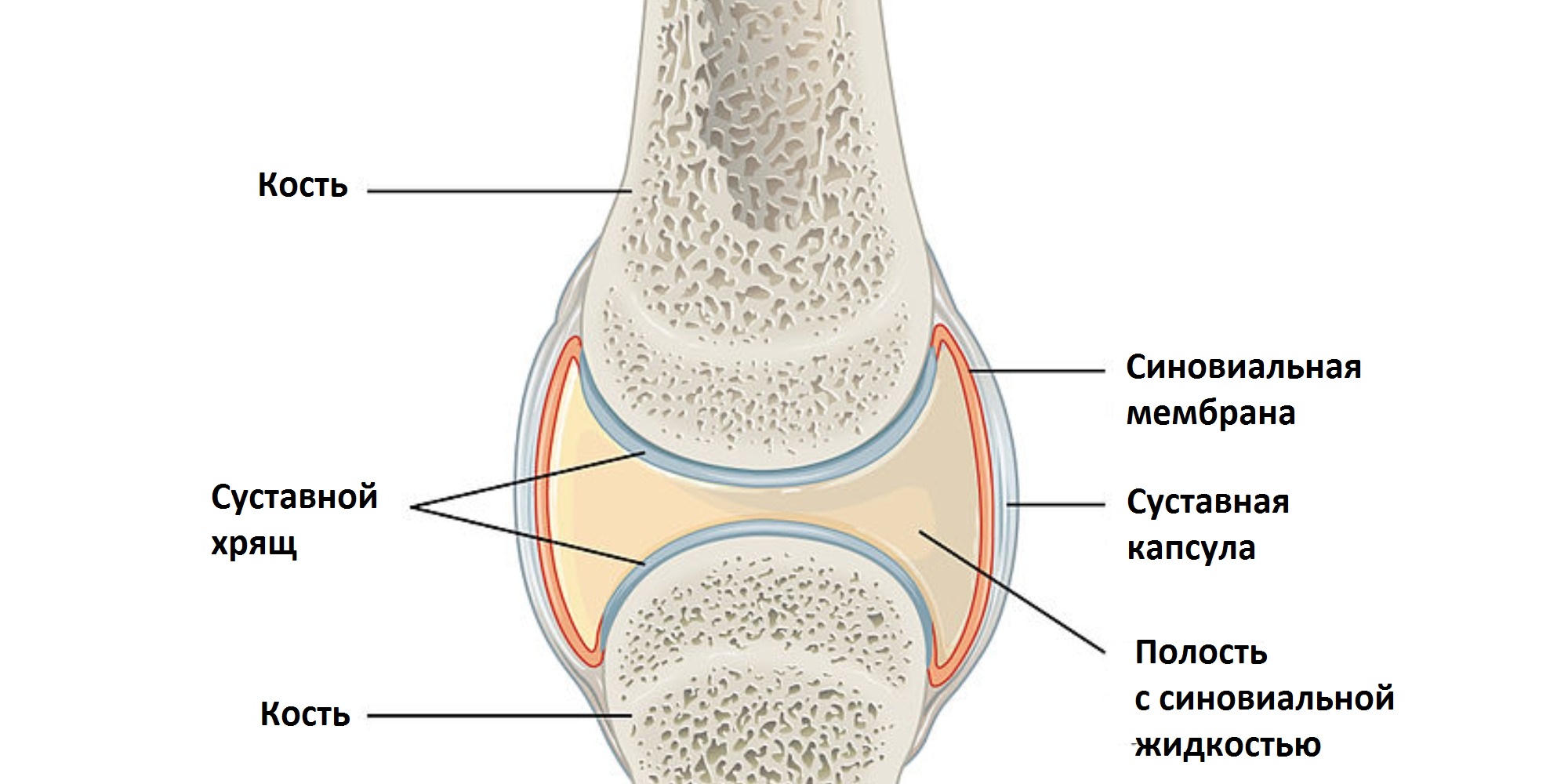
Здоровый хрящ обеспечивает скольжение суставных поверхностей и равномерно распределяет нагрузку на подлежащую кость. Его толщина обычно составляет 2-3 мм. Эта тонкая структура защищена мышечным скелетом, который окружает сустав и подлежащую кость. Например, когда мы прыгаем, мышцы «поглощают» отрицательную энергию удара, уменьшая нагрузку на хрящи. Здоровая подлежащая кость «пружинивает», препятствуя изменению хряща.
Процесс распада и синтеза хрящей в норме уравновешивается — отмирающие клетки постепенно замещаются вновь синтезированными. При остеоартрозе процесс дезинтеграции начинает преобладать над процессом синтеза, и хрящ не регенерирует – образуются полости, обнажая окружающую кость, которая изменяется и становится более жесткой, что делает хрящ еще более напряженным. Процесс его разрушения начинает принимать плохо контролируемый характер. Мышцы реагируют, пытаясь удержать сустав в исходном положении. В результате изменений в суставе нагрузка на суставные отделы и мышцы становится неравномерной. В ответ на перегрузку мышцы сокращаются, и больной чувствует боль. Длительные спазмы трансформируют мышцу, происходят необратимые изменения (атрофия), она уже не полностью поддерживает сустав и не защищает хрящ.
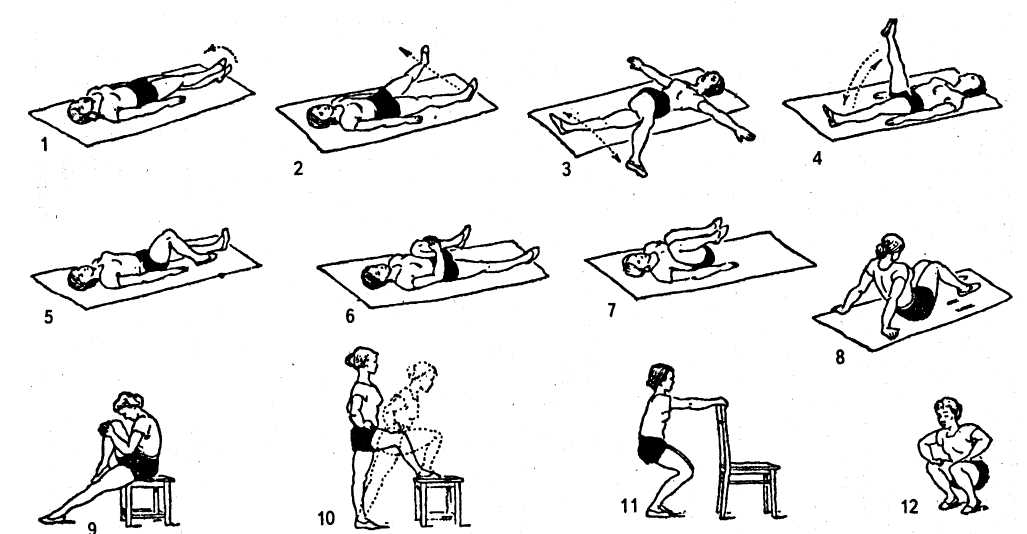
Поддержание мышц в «рабочем» состоянии — важная часть лечения и профилактики остеоартроза. Как их можно укрепить, если у больного нарушена подвижность? Пациентам можно порекомендовать ходить в бассейн не менее двух раз в неделю. Плавание помогает не только укрепить мышцы. На ранней стадии предотвращает дальнейшее прогрессирование заболевания (стабилизирует процесс), а на поздней стадии действует симптоматически, снимая мышечные спазмы. Пациентам также показан специальный комплекс упражнений, который выполняется без поднятия тяжестей – лежа.
Суставы нужно двигать не только для укрепления мышечного скелета, но и потому, что хрящи в основном «питаются» движением.
У некоторых больных процесс разрушения хряща, вызванный механической нагрузкой, может усугубляться воспалением в полости сустава со скоплением жидкости. Считается, что он развивается в результате реакции организма на хрящевой детрит, продукт разрушения хряща, который рассматривается как чужеродная структура, провоцирующая реакцию иммунной системы. В этом случае методы лечения другие: в пораженный участок (сустав) вводят гормональные препараты для подавления воспаления.
Типичным признаком остеоартроза является появление боли, явно связанной с механическим воздействием: при ходьбе боль усиливается, в покое — уменьшается. Характерны стартовые боли: больной чувствует дискомфорт при вставании, делает 2-3 шага — неприятные ощущения исчезают. Причиной начинающейся боли является хрящевой детрит, скапливающийся между суставными поверхностями. При перемещении она выталкивается наружу, и больной начинает свободно двигаться.
Начальные симптомы зависят от локализации процесса. При тазобедренных суставах боль чаще всего ощущается в паху (пациенты обращаются к гинекологу или урологу), иногда в ягодичную мышцу, но может иррадиировать и в спину или в коленный сустав.
Если колено поражено остеоартрозом, боль концентрируется в надколеннике и может охватывать всю нижнюю конечность. Больному часто трудно подниматься по лестнице, а не вверх.
По мере прогрессирования остеоартроза болевой синдром становится более стойким и может исчезнуть зависимость от механического фактора. Меняется форма сустава. В тяжелых случаях воспаления тазобедренного сустава конечность может быть укорочена.
Лечение остеоартрита можно разделить на две группы. Первый немедикаментозный. Все дело в обучении пациента: разъяснении, что происходит с его суставами при возникновении болезни, как подстроить среду «под себя», чтобы максимально снизить нагрузку.
— Мебель должна быть подобрана таким образом, чтобы высота кресел и диванов была достаточной, чтобы кровоснабжение тазобедренных суставов в положении сидя (когда больной «подпрыгивал») не нарушалось, а вставание не нарушалось. сложно.
Большое значение имеет ортопедическая коррекция: ношение стелек при плоскостопии и специальной обуви при укорочении конечности; облегчение больного сустава тростью; ношение наколенника при воспалении коленного сустава. Все эти меры помогают уменьшить выраженность боли, улучшить качество жизни пациента и предотвратить повреждение других «несущих» суставов.
Физиотерапевтические процедуры относятся к числу немедикаментозных методов. Применение тепловых процедур (парафиновых компрессов) при отсутствии воспаления в суставах уменьшает выраженность мышечных сокращений, улучшает кровоснабжение пораженного участка и, как следствие, питает хрящи. При артрите (остеоартрозе) может применяться лазеротерапия: она стабилизирует клеточные мембраны и уменьшает выделение веществ, поддерживающих воспалительный процесс.
Для уменьшения болей на начальных стадиях артроза нетрадиционная медицина рекомендует гирудотерапию (лечение пиявками) и апитерапию (лечение пчелами). Применение этих методов требует обязательной консультации и наблюдения врача, так как существует риск обострения сердечно-сосудистых заболеваний (в случае апитерапии) и развития аллергических реакций.
Физиотерапевтические методы лечения, нетрадиционная и народная медицина являются вспомогательными мерами и могут использоваться только как дополнение к основной терапии.
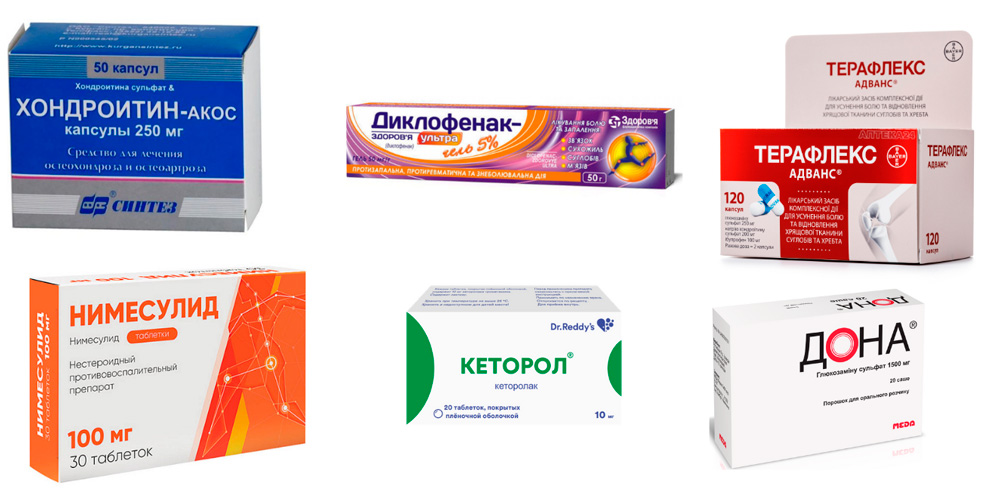
— парацетамол – обезболивающее средство, которое при отсутствии выраженного воспаления способствует уменьшению болевого синдрома на ранней стадии;
— Нестероидные противовоспалительные препараты (НПВП) – уменьшают выраженность воспаления и боль. Их следует принимать только по рекомендации врача, поскольку они могут привести к побочным эффектам (особенно у пожилых людей с сопутствующими заболеваниями). Использовать их постоянно нецелесообразно – если больной не чувствует боли, они уже не оказывают никакого действия на сустав и хрящ;
— центральные обезболивающие (трамадол) назначают, если НПВП не действуют и боль сильная, обычно на поздних стадиях. Иногда трамадол комбинируют с небольшой дозой парацетамола для усиления обезболивающего эффекта.
Он имеет два аспекта работы. Они уменьшают тяжесть боли и воспаления, действуя через безопасные механизмы более «мягко» и медленнее, чем НПВП. Следовательно, они не вызывают побочных эффектов.
Некоторые препараты этого класса могут замедлять прогрессирование остеоартрита при длительном применении (модифицирующий заболевание эффект). Наибольшая доказательная база собрана по хондроитин сульфату и глюкозамина сульфату.