Информационная статья о заболевании эпикондилитом, которое имеет профессиональный профиль и диагностируется с помощью магнитно-резонансной томографии и УЗИ. Подробнее о лечении и симптомах читайте в этой статье.
Латеральный эпикондилит и медиальный эпикондилит — похожие состояния, локализующиеся в верхних конечностях. Эпикондилит вызывает боль и функциональные нарушения и обычно возникает в результате какой-либо физической активности, связанной с работой и спортом. Сиде, первоначально описанное Моррисом как «теннисный локоть» в 1882 году. В настоящее время «теннисный локоть» может возникнуть у человека при любой деятельности, требующей многократного сгибания и разгибания предплечья в локтевом суставе с нагрузкой. Медиальный локоть, широко известный как «локоть игрока в гольф», может возникать у метателей диска, теннисистов и рабочих, чья профессия связана с повторяющимися усилиями (например, у плотников). Латеральный эпикондилит встречается в 7-10 раз чаще медиального эпикондилита. Оба типа (латеральный и медиальный) наиболее распространены в возрасте от 40 до 50 лет, как у мужчин, так и у женщин.

Латеральный эпикондилит чаще всего является следствием повторных микротравм, но может возникнуть и в результате прямой травмы. Это довольно распространено среди теннисистов, особенно непрофессионалов, для которых отсутствие правильной техники движений является провоцирующим фактором. Латеральный эпикондилит вызывается повторным сокращением мышц-разгибателей предплечья, особенно в месте прикрепления, что приводит к микротравмам с последующей дегенерацией, недостаточной регенерацией и, как следствие, тендинозом. Отсутствие васкуляризации на нижней поверхности сухожилия дополнительно способствует дегенерации и тендинозу.
Первоначально считалось, что заболевание возникает в результате воспалительного процесса, вовлекающего капсулу лучевого плечевого сустава, синовиальное влагалище, надкостницу и кольцевидную связку. В 1979 году Nirschl и Pettrone описали свои наблюдения как дезорганизацию нормальной архитектуры коллагена фибробластами, что при недостаточности сосудистой сети в этой области вызывает процесс, названный ими ангиофибропластической гиперплазией, позже описанный как «ангиофибропластический тендиноз». Со временем образовавшаяся рубцовая ткань заменяет нормальную ткань, еще больше ослабляя ее и подвергая повышенному риску повреждения. Продолжение этого цикла травмы и несовершенной регенерации нарушает биомеханику, ухудшает функцию мышц и приводит к симптомам.

Эпикондилит — дегенеративно-дистрофический процесс с вовлечением сухожилий разгибателей в латеральном сухожилии и сухожилий группы мышц сгибателей-пронаторов в медиальном сухожилии. Считается, что систематические перегрузки приводят к тендинозу. Микротравмы и частичные разрывы могут привести к значительному утолщению сухожилия. Диагноз ставится на основании тщательного физикального и инструментального обследования. Большинству больных удается купировать воспаление коротким курсом НПВП и применением ортезов. К методам лечения также относятся инъекции аутологичной крови или обогащенной тромбоцитами плазмы, экстракорпоральная ударно-волновая терапия, ионофорез и ультрафонофорез с препаратами, проникающими глубоко в ткани.
Кроме того, в реабилитационную программу входят мероприятия, направленные на постепенное увеличение мышечной силы, гибкости и функциональных возможностей с целью восстановления трудоспособности или продолжения занятий спортом. В реабилитации важно устранить любые биомеханические нарушения, которые могли привести к первоначальной травме.
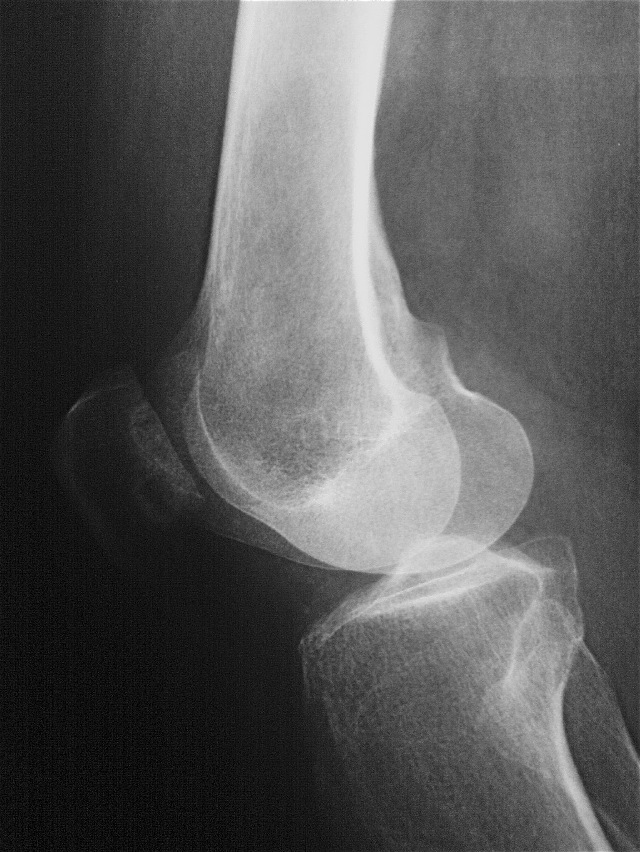
Хотя консервативное лечение часто оказывается эффективным, иногда необходимо проведение инструментальных исследований, таких как магнитно-резонансная томография или УЗИ. Эти тесты необходимы для проверки наличия кальцификатов, степени повреждения сухожилий, наличия гипертрофии костей и планирования хирургического лечения. Необходима дифференциальная диагностика латерального эпикондилита с переломом, остеоартрозом и туннельным синдромом. При подозрении на медиальный эпикондилит следует исключить остеоартрит, повреждение медиальной связки и локтевую невропатию, хотя они могут быть связаны с эпикондилитом.
Симптомы и диагностика

Пациенты с латеральным эпикондилитом характеризуются болью в локте, которая усиливается, когда вы держите вес в руке, когда она разгибается. Игра в теннис или подобные спортивные движения действительно могут вызвать эпикондилит, но часто связаны с другими видами деятельности. Пальпация показывает припухлость и болезненность вокруг места прикрепления сухожилия примерно на 1 см дистальнее медиального надмыщелка. Кроме того, отмечается снижение мышечной силы при упорном захвате и супинации кисти. Существуют также тесты, такие как подъем стула (с пронацией плеча) и тест с кофейной чашкой (в котором пациент поднимает полную чашку кофе). При этих тестах обычно присутствует боль в локте. Диагноз латерального эпикондилита обычно основывается на клинической картине. Воспаление эпикондилита может быть от легкой до тяжелой степени.
При медиальном эпикондилите боль локализуется в медиальной части локтевого сустава. Симптомы (боль) у больных медиальным эпикондилитом развиваются постепенно (за исключением острой травмы). Также заметна мышечная слабость при хватании. Пациенты могут иметь историю игры в гольф, баскетбол или волейбол. При пальпации определяется утолщение и болезненность в области сухожилий сгибателей пронаторов (5-10 мм и дистальнее медиального надмыщелка). Кроме того, боль усиливается при сопротивлении запястья сгибанию предплечья и пронации на 90°. Сгибательные контрактуры могут развиваться у профессиональных спортсменов из-за мышечной гипертрофии. Медиальный эпикондилит необходимо дифференцировать от туннельного синдрома и воспаления локтевого нерва. Существует простой «доильный» тест (имитация доения), который усиливает боль при медиальном эпикондилите.
Однако иногда возникает необходимость в инструментальной (визуальной) диагностике для дифференциации от других заболеваний.Сообщается, что у 5% лиц с первичным диагнозом латерального эпикондилита имеется синдром лучевого перешейка. Лучевой туннельный синдром представляет собой сдавление заднего межкостного нерва (глубокой ветви лучевого нерва) в лучевом туннеле. Многие пациенты с этим синдромом имеют в анамнезе активность, связанную с частой пронацией и супинацией предплечья. Наиболее частыми результатами МРТ при синдроме лучевого перешейка являются отек, денервация или истощение мышц, иннервируемых задним межкостным нервом.
МРТ — диагностика помогает в постановке точного диагноза. Но нормальная визуализация возможна только с сильнопольными машинами (напряженность магнитного поля 1 Тесла и более).
УЗИ является достаточно информативным методом визуализации данной патологии.
ЭМГ необходима только при наличии признаков нарушения проводимости (туннельные синдромы и невриты).
Лечение эпикондилита

Лечение эпикондилита в основном консервативное: использование ортопедических стелек в период обострений и на ночь, ударно-волновая терапия, ультразвуковая терапия или гальванизация, иногда местное введение кортикостероидов, медикаментов (НПВП). Дополнительно требуется лечебная физкультура для восстановления функции (постепенное увеличение нагрузки на предплечье). Консервативное лечение успешно в 90% случаев. При отсутствии эффекта от консервативного лечения в течение 3-6 мес рекомендуется хирургическое лечение.
Использование материала возможно только при условии предоставления активной гиперссылки на постоянную страницу статьи.