Локтевой бурсит может значительно снизить качество жизни пациента, если его вовремя не заметит врач. Причины заболевания чаще всего связаны с травмами и поражениями кожи. Может развиться тяжелое осложнение, при котором развивается гнойное воспаление в околосуставной капсуле. Следует своевременно посетить травматолога или ортопеда. Локтевой бурсит лечат мазями, гелями и другими формами лекарств. Часто требуется хирургическое вмешательство.
Что это такое?
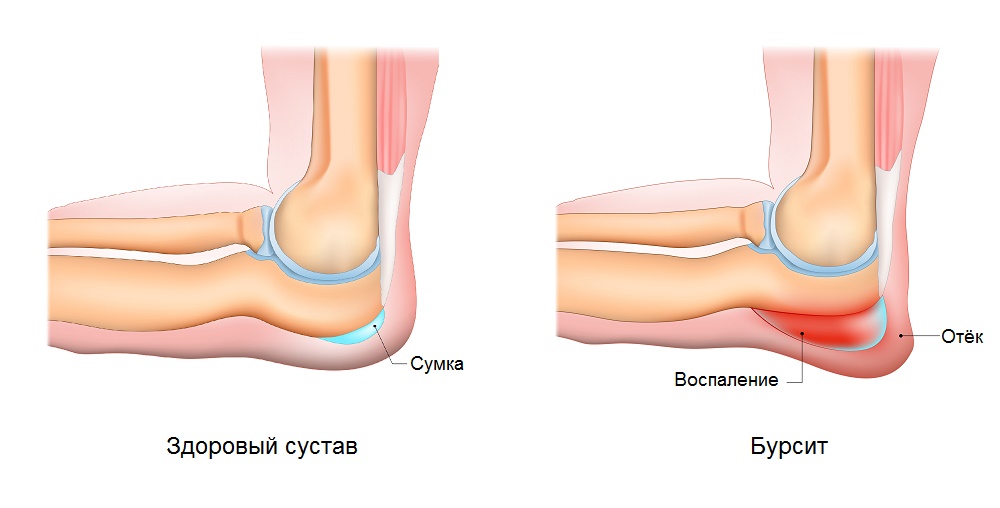
Локтевой бурсит – это воспаление околосуставной капсулы, вызванное инфекцией или другими причинами. Врачи знают разные формы лечения с разными симптомами. Наиболее распространенная форма бурсита — острая, когда в области локтевого сустава появляется покраснение и отек. Больной жалуется на острую боль и нарушение подвижности верхней конечности. Бурсит может быть хроническим и периодически обостряться.
Особенно опасна бактериальная инфекция в локтевом суставе. Это острое или хроническое воспаление требует незамедлительного хирургического лечения, иначе бурсит приведет к более серьезным осложнениям. Иногда локтевой сустав диагностируется как асептический, при отсутствии инфекционного агента. Могут помочь лекарства в виде геля, мази или крема.
Причины бурсита локтевого сустава
В большинстве случаев такое состояние является следствием частых травм сустава. Пациент может даже не заметить негативного воздействия на локтевой сустав, но определенные позы и действия могут спровоцировать воспаление в тканях. Бурсит особенно часто встречается у спортсменов, так как у них постоянно возникают микротравмы в области локтевого сустава. Некоторые аутоиммунные заболевания также осложняются бурситом.
Заражение может происходить из нескольких источников. Обычно достаточно разреза кожи, чтобы патогенные бактерии проникли в суставную капсулу. Часто бурсит является длительным последствием прыща на локте, так как бактериальные клетки могут попасть в локтевой сустав через жир. Бурсит также вызывается воспалением костей, при котором в костях развивается гнойная инфекция. Нельзя исключить инфекционные агенты из отдаленных анатомических структур.
Факторы риска
Существуют различные формы предрасположенности к локтевому бурсит. На такие угрозы необходимо вовремя обращать внимание и проводить профилактические мероприятия.
Основные факторы риска локтевого бурсита:
- Наличие очагов хронической инфекции, в том числе стоматологических проблем.
- Упражнения в определенных видах спорта, таких как борьба и теннис.
- Остеит верхних конечностей.
- Частое появление фурункулов.
- Аутоиммунные заболевания.
- Сахарный диабет и сосудистые заболевания.
- Частые стрептококковые инфекции кожи.
- Ухудшение защитных систем организма.
- Хирургические вмешательства в области локтевого сустава.
- Метаболические нарушения.
- Применение некоторых лекарств.
Многие риски можно вовремя устранить и таким образом снизить вероятность развития синовиального бурсита.
Симптомы воспаления
Симптомы заболевания зависят от формы воспалительного процесса, но можно выделить общие симптомы. Почти всегда в области сустава имеется припухлость, что свидетельствует о скоплении экссудата в тканях. Боль усиливается при движении. Кожные ткани в воспаленной области краснеют и нагреваются. Другие симптомы могут различаться, поэтому учитывайте клиническое течение.

Гнойный бурсит локтевого сустава
Активное размножение бактериальных клеток в ткани приводит к образованию гнойного экссудата. Это всегда острое течение, требующее своевременного хирургического лечения. Симптомы гнойного воспаления всегда очень заметны.
Предупреждающие знаки:
- Сильный отек в области сустава с ограничением движений.
- Жар.
- Выраженный болевой синдром.
- Растущая болезненность вокруг локтя.
- Повышенная утомляемость и головная боль.
Продукты распада тканей попадают в кровь. Общетоксическое действие на организм вызывает жалобы больного на лихорадку, головную боль и бессонницу.
Симптомы при хроническом течении
Состояние возникает при затяжном течении острого бурсита или как первичное заболевание. Симптомы воспаления, такие как лихорадка, отек и слабость, не выражены. Боль в области локтя носит периодический и самокупирующийся характер. Подвижность в локтевом суставе мала или отсутствует. Возможны периодические обострения, усиливающие болевой синдром.
Опасность хронического течения заключается в том, что у больного может развиться острое осложнение. Например, у человека острая респираторная инфекция, и ослабленный иммунитет приводит к тому, что хронический бурсит перерастает в гнойную инфекцию.
Диагностика
Больному с такой проблемой следует посетить травматолога или ортопеда. Может потребоваться консультация специалиста, например, артролога. Все эти медицинские специальности лечат различные заболевания костей и суставов. Во время визита специалист объясняет симптомы и собирает анамнез. Выбраны методы обследования.
Методы диагностики бурсита локтевого сустава:
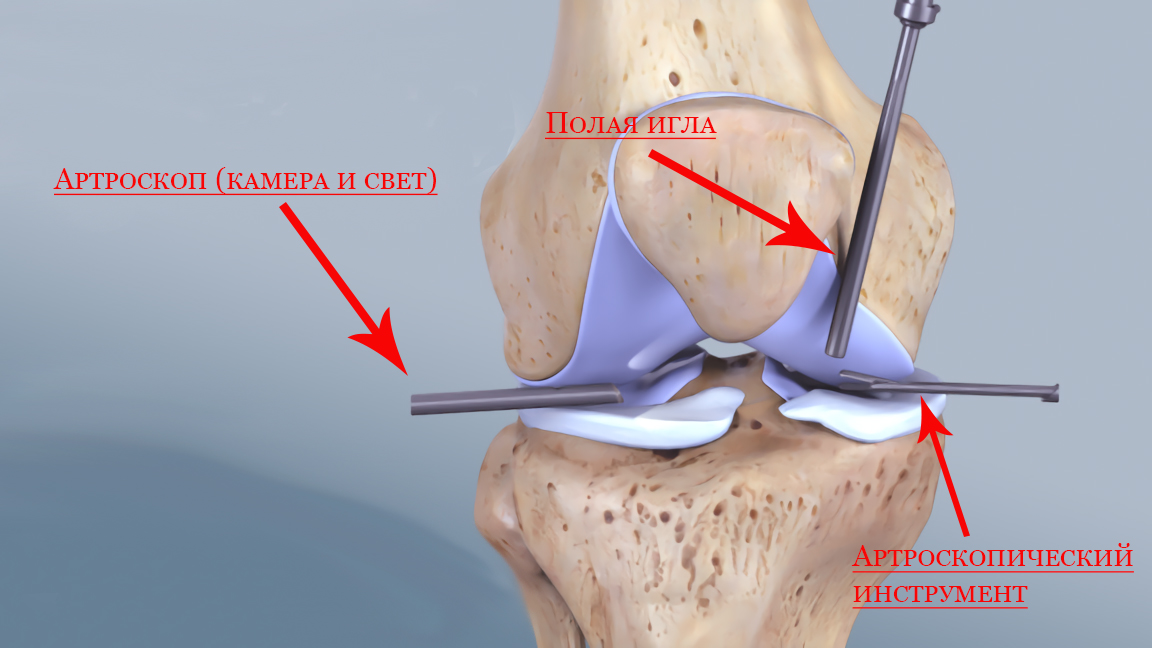
- Пункция околосуставной капсулы. Врач протирает кожу вокруг локтя антисептиком, вводит иглу в заранее выбранное место и получает образец воспалительной жидкости. Экссудат направляют в лабораторию для идентификации инфекционного агента и подбора антибиотика.
- Рентгенодиагностика. С помощью специального аппарата специалист получает изображение полости сустава в двух проекциях. Процедура не занимает много времени и не требует специальной подготовки.
- Магнитно-резонансная томография. Выполняется в осложненных случаях, когда инфекция поражает участки, недоступные для рентгена, например, межотростчатые суставные капсулы. Магнитно-резонансная томография дает послойное объемное изображение локтевой области и позволяет поставить правильный диагноз.
При необходимости пациента направляют к ревматологу для исключения аутоиммунного заболевания.
Лечение бурсита локтевого сустава, мази и гели
Если острая форма протекает неосложненно, врач может лечить больного амбулаторно. После диагностики на локтевой сустав накладывают повязку для фиксации положения конечности. Назначаются противовоспалительные препараты, в том числе нестероидные противовоспалительные препараты. Можно использовать местные препараты в виде геля, крема или мази. Ваш врач объяснит, как часто вам нужно обрабатывать кожу лекарством. Применение препаратов местного действия позволяет снизить риск побочных эффектов, но в случае сильных болей назначают НПВП в виде таблеток или суспензии.
При подозрении на гнойный процесс лечение предполагает пункцию. Процедура похожа на диагностическую пункцию, но травматолог удаляет всю жидкость из околосуставной сумки, очищает ткани раствором антисептика и ставит дренаж. Для уничтожения возбудителей назначают антибиотики. Тест жидкости проводится для того, чтобы точно выбрать антимикробный агент. В случае выраженного гнойного воспаления производят хирургическое вскрытие мешка с последующей санацией и дренированием.
Другие методы лечения бурсита локтя
Существуют и другие способы помощи больному, которые применяются при определенных видах заболевания. Гели, мази и другие средства местного действия помогают только в легкой форме и не устраняют причину патологии.
Дополнительные методы помощи больному:
- Иссечение слизистой. Это хирургическая процедура, которая проводится в больнице хирургами-травматологами. Радикальный метод лечения асептического бурсита. Врач обрабатывает кожу антисептиком и глубоко в ткани вводит местный анестетик. Затем рассекают кожу, подкожную клетчатку и околосуставную капсулу. Доктор убирает общежитие. Рану зашивают и накладывают повязку.
- Физиотерапия. Является вспомогательным средством при асептических воспалениях. С помощью генератора УВЧ врач нагревает ткани. Процедура не сопровождается болью или повреждением тканей. Улучшается местное кровообращение и успокаивается воспалительный процесс. УВЧ-терапию часто назначают после операции для ускорения восстановления конечности.
- Медикаментозное лечение аутоиммунного заболевания, такого как ревматоидный артрит.Процедуру назначает ревматолог, например, в Центре эндохирургии и литотрипсии.Основная группа препаратов – кортикостероиды.Также это может быть мазь, крем или гель.Этот класс препаратов эффективен для уменьшения воспаления и боли и улучшения подвижности.
Только врач может подобрать подходящее лечение после непосредственного осмотра и постановки диагноза.Не занимайтесь самолечением.